OSTEÍTIS CONDENSANTE (Aponte 160; Canalda 2-70; Ingle 5-190; Cohen 10-551; Bhaskar 164)
Bhaskar, en su libro de texto sobre interpretación radiográfica, identifica 16 lesiones radiopacas de los maxilares, de las cuales tres (osteítis condensante, osteomielitis esclerosante y osteomielitis de Garré) también se relacionan con patosis pulpar.
Sinónimos: osteosclerosis periapical, osteomielitis esclerosante focal, osteosclerosis pulpoperiapical, osteítis esclerosante, osteosclerosis apical (Canalda), osteomielitis apical esclerosante focal, osteosclerosis perirradicular, osteomielitis esclerosante focal crónica, osteítis condensante, osteítis esclerosante focal crónica y periodontitis apical asintomática con formación reactiva ósea como la denomina Cohen en su décima edición.
En inglés, condensing osteitis, selerosing osteitis, periapical cemental dysplasia, sclerotie bone, periapical osteoselerosis, periapieal pulpo-osteoselerosis, and periradicular bone condensation
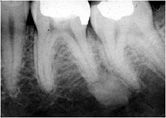
Definición: es la respuesta a una inflamación crónica leve del área perirradicular como resultado de una irritación moderada vía el conducto radicular que estimula el aumento de la densidad del trabeculado óseo.
La periodontitis apical asintomática con formación reactiva ósea es análoga a la osteomielitis crónica con periostitis proliferativa. La etiología y patogénesis de estas dos enfermedades no están bien entendidas. Se considera generalmente que ambas lesiones son causadas por una inflamación/infección de larga duración y de baja intensidad o por una alta resistencia del tejido local a una inflamación/infección. En lugar de la resorción ósea, la inflamación induce la formación ósea reactiva de hueso trabecular o esponjoso alveolar alrededor del periápice de dientes endodónticamente afectados.
Los dentistas clínicos tienden ordinariamente a enfatizar las lesiones radiolúcidas, especialmente las lesiones periapicales radiolúcidas, más que las radiopacidades periapicales, periodontales o en zonas edéntulas. A pesar de que las primeras (radiolucideces) están asociadas principalmente con afecciones pulpares, no se hace el mismo acento en las segundas (radiopacidades) como lesiones reactivas escleróticas que pueden deberse también a enfermedades pulpares o periodontales.
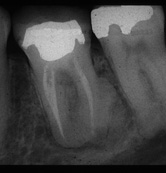
Causa: enfermedad pulpar que estimula la actividad osteoblástica del hueso alveolar, provocando una disminución considerable de los espacios medulares
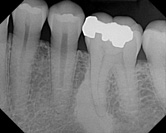
Histopatología
Los depósitos de osteitis condensante usualmente incluyen histológicamente médula ósea normal reemplazada por tejido conectivo fibroso y están, ocasionalmente acompañados, por infiltrado celular inflamatorio, de formación de hueso nuevo, y la presencia de secuestros óseos.
Debido a la inclusión de trabeculado denso dentro de áreas limitadas y reducidas de la médula ósea, la osteítis condensante frecuentemente parece hueso compacto. El tejido óseo de la osteítis condensante puede contener osteoblastos, mientras que la médula ósea contiene inflitrado linfocítico. La osteítis condensante está caracterizado por actividad osteoblástica que resulta en aposición ósea. En esta situación, la aposición ósea estimulada por la infección periapical moderada, es frecuentemente observadas en pacientes con gran nivel de resistencia tisular.
Área de hueso denso con bordes trabeculares rodeados de osteoblastos. En la escasa médula ósea se ven células inflamatorias crónicas, células plasmáticas y linfocitos.
Durante la etapa crónica de la periodontitis apical tanto la actividad osteoclástica como osteoblástica, disminuyen. Sin embargo, en la periodontitis apical asintomática con formación reactiva ósea, los osteoblastos parecen ser estimulados para producir más hueso. No es claro que factor o factores estimulan a los osteoblastos para producir más mása ósea. Pudiera ser debido a una expresión aumentada de los factores de crecimiento o citokinas, tales como TGF-β , BMP, PDGF un el factor de transferencia CbFa1, de la familia de factores de unión interna.
Existe una aposición excesiva de la masa ósea sin resorción ósea en el área periapical. Al mismo tiempo que los espacios esponjosos se vuelven más pequeños y obliterados, el hueso simula hueso cortical, infiltrado por un pequeño número de linfocitos. El hueso compacto cortical tiene pocas lagunas, y muchas de ellas no tienen osteocitos. Tiene abundantes líneas de aposición y descanso, parecido a las encontradas en la osteoclerosis idiopática o con apariencia de la enfermedad ósea de Paget.
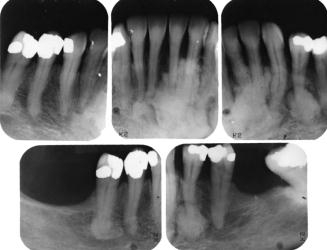
Síntomas: asintomático, descubierto durante exámenes radiológicos de rutina.
Diagnóstico: se hace por radiografías, como un área localizada de radiopacidad alrededor del diente afectado. Se observa con mayor frecuencia alrededor de los ápices de los dientes mandibulares posteriores con necrosis pulpar o pulpitis
 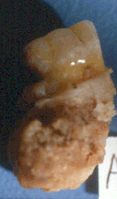
La lesión se observa usualmente en pacientes jóvenes y el primer molar inferior es el diente más comunmente involucrado. Los dientes, frecuentemente, tienen lesiones cariosas grandes y pueden estar vitales o no vitales. Normalmente, son asintomáticos.
Radiográficamente, la lesión puede tener una masa más o menos definida asociado al ápice de un diente involucrado endodónticamente. La lámina dura o cortical que rodea al ápice radicular normalmente, está intacta.
Diagnóstico diferencial
La primera cuestión para ser averiguada es si la lesión es lítica, esclerótica o mixta, o si tiene una atenuación de vidrio esmerilado. El término apariencia de vidrio esmerilado se refiere a las lesiones donde en su mayor parte muestran una atenuación relativamente homogénea intermedia entre la apariencia del hueso cortical normal y el tejido blando, una apariencia que es análoga a las superficies obturantes de las tapas utilizadas en los recipientes vítreos de laboratorio.
La segunda cuestion es si la zona de transición entre el hueso claramente normal y el claramente anormal, es angosta o ancha. A pesar de que ordinariamente se emplea para diferenciar las lesiones benignas de avance lento (que tienen una zona de transición angosta) de las lesiones más agresivas (aquellas con una zona de trasición ancha), la zona de transición también puede servir para diferenciar las lesiones de otras similares como los fibromas osificantes y la displasia fibrosa.
La tercera cuestión es si la lesión está relacionada con un diente (esto es, si está asociada íntimamente con un diente en particular y en áreas donde están presentes los dientes en el maxilar). Las lesiones relacionadas con los dientes comúnmente rodean uno de sus componentes (por ejemplo, la corona o el ápice), y son usualmente, pero no siempre, odontogénicos en su origen. Una lesión relacionada con un diente también puede aparecer o persistir en el sitio de un diente congénitamente ausente o que ha sido extraído. Las lesiones que claramente no están relacionadas con un diente usualmente indican una lesión de origen óseo. Grandes lesiones no-odontogénicas pueden acomodarse con un diente adyacente, por lo que puede dificultarse determinar si están relacionados con un diente o no.
Las lesiones asociadas con dientes pueden estar caracterizadas por ser periapicales (alrededor del ápice radicular), interapical (entre los ápices de dos dientes adyacentes), o pericoronales (alrededor de la corona de un diente). Las lesiones pericoronales pueden aparecer de componentes derivados del ectodermo del órgano del esmalte (ameloblastos). Las lesiones periapicales comunmente aparecen de áreas de enfermedad inflamatoria perio o endodónticas o de componentes derivados del de la papila dental (odontoblastos) o del folículo (cementoblastos, fibroblastos y osteoblastos)
| Características clínicas, radiográficas y epidemiológicas de las lesiones radiopacas/hiperdensas (Santos, 2017) |
| Lesión |
Clínica-radiografías |
Histopatología |
Vita-lidad |
Tratamiento |
| Condensing osteitis |
Asintomático. Radiopaco diffuso.Imagen mal definida. esclerótica no expandible |
Capas densas de hueso compacto reemplazando hueso esponjoso fibrograso |
Nn |
Conducto-terapia |
| Osteo-clerosis mandibular idiopática |
Lesión radiopaca localizada asintomática no expansiva. Masa irregular, redonda o elíptica osea bien definida |
Hueso laminar denso. No inflamación |
Si |
Seguimiento |
| Osteoma (Tipo central) |
Asintomática o no. Crecimiento lento persistente. Masa radiopaca redonda bien definida sin halo radiolúcido. |
Hueso maduro con tejiodo compacto y/o trabeculado |
Sí |
Seguimiento. Cirugía cosmética recontorneante |
| Cemento-blastoma |
Conectada con la raíz del diente. Dolor.Hinchazón de los bordes alveolares. Masa radiopaca redonda demarcada con la raíz rodeada por un marco radiulúcido delagado. Resorción radicular |
Masas densas de material parecido al cemento acelular con líneas reversibles basófilas en un estroma fibroso. La masa de la lesión se mezcla con el diente |
Sí |
Incisión quirúrgica con la extracción del diente |
| Dsiplasia cemento-ósea focal |
Lesión única asintomática.Varía de totalmente radiolúcida a una lesión radiopaca |
Presencia de patrones variados de estructuras calcificadas. En el inicio formación deestroma fibroso vascular con estructuras cementoide basofílica. Después el estroma se torna más fibroso, una formación trabeculada osteoide con presencia de trabeculado óseo curvilíneo y la presencia de masas cementoides prominentes. |
Sí |
Seguimiento |
| Odontoma |
Lento crecimiento. Rara vez presenta signos o síntomas. Encuentro incidental por radiografías de rutina. Asociado a retardo en erupción. Puede haber odontomas compuestos y odontomas complejos |
Cápsula de tejido conectivo con tiras o islas de epitelio odontogénico y la formación de dentina tubular y matriz adamantina |
Sí |
Extracción |
Tratamiento:
En la osteítis condensante está indicado el tratamiento de conductos.
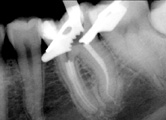
Pronóstico: excelente con un buen tratamiento. La lesión de la osteítis condensante puede persistir después del tratamiento.
La mayoría de las lesiones apicales con formación de hueso reactivo, demuestran una cicatrización después de la terapia endodóntica no quirúrgica. El hueso compacto en exceso puede remodelarse a una apariencia casi normal.
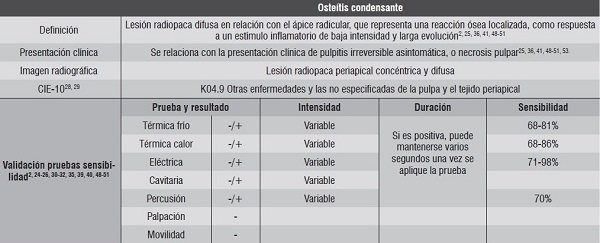
| GUÍA DE DIAGNÓSTICO CLÍNICO PARA PATOLOGÍAS PULPARES Y PERIAPICALES. VERSIÓN ADAPTADA Y ACTUALIZADA DEL “CONSENSUS CONFERENCE RECOMMENDED DIAGNOSTIC TERMINOLOGY”, publicado por la Asociación Americana de Endodoncia (2009) Marroquin, 2015. De click sobre la imagen para ampliarla |
 |
ir a INICIO |

